Λήψη ιστορικού και κλινική εξέταση ασθενούς

Η λήψη ιστορικού και κλινικής εξέτασης ασθενούς είναι βασικό μέρος της διαδικασίας διάγνωσης και αξιολόγησης της υγείας του ασθενούς. Ακολουθούν βήματα που περιλαμβάνονται συνήθως σε αυτήν τη διαδικασία:
Λήψη Ιστορικού:
- Στοιχεία Ασθενούς: Ξεκινήστε με τα προσωπικά στοιχεία του ασθενούς, όπως όνομα, ηλικία, φύλο, και στοιχεία επικοινωνίας.
- Λόγος για την Επίσκεψη: Ρωτήστε τον ασθενή για τον λόγο της επίσκεψης, τα συμπτώματα που αντιμετωπίζει και την διάρκειά τους. Ρωτήστε αν υπήρξαν αλλαγές στην υγεία του πρόσφατα.
- Ιστορικό Ασθενείας: Ρωτήστε για το ιατρικό ιστορικό του ασθενούς, συμπεριλαμβανομένων των προηγούμενων ασθενημάτων, επεμβάσεων, ιατρικών αλλεργιών, και λήψη φαρμάκων. Ρωτήστε εάν υπάρχουν γενετικά αναγκαία στοιχεία σχετικά με την υγεία της οικογένειάς του.
- Κοινωνικό Ιστορικό: Καταγράψτε πληροφορίες σχετικά με τον τρόπο ζωής του ασθενούς, όπως το κάπνισμα, την κατανάλωση αλκοόλ, τη διατροφή, την άσκηση, και την επαγγελματική δραστηριότητα.
Κλινική Εξέταση:
- Φυσική Εξέταση: Πραγματοποιήστε μια σχολαστική φυσική εξέταση, περιλαμβάνοντας τον έλεγχο της αρτηριακής πίεσης, του παλμού, της θερμοκρασίας του σώματος και της ακρότητας. Εξετάστε τον δέρμα, τα αυτιά, τα μάτια, το στόμα, το λαιμό, την κοιλιακή περιοχή, το κεφάλι, τον λαιμό, το στήθος, την πλάτη και τις άκρες.
- Εργαστηριακές Εξετάσεις: Συχνά, η διάγνωση απαιτεί εργαστηριακές εξετάσεις, όπως αιματολογικές, βιοχημικές, ακτινογραφίες και άλλες ειδικές εξετάσεις.
- Εκτιμήστε την Κλινική Κατάσταση: Με βάση τα συμπτώματα, την ιστορία, τα ευρήματα της φυσικής εξέτασης και τις εργαστηριακές αποτελέσματα, προσπαθήστε να καθορίσετε την κλινική κατάσταση και τη διάγνωση του ασθενούς.
- Σχέδιο Αγωγής: Με βάση την διάγνωση, αναπτύξτε ένα σχέδιο αγωγής που περιλαμβάνει φαρμακευτική αγωγή, συμβουλές για τον τρόπο ζωής και τον έλεγχο των συμπτωμάτων.
Η λήψη ιστορικού και κλινικής εξέτασης είναι ουσιώδης για τη διάγνωση και τη θεραπεία των ασθενών και απαιτεί προσοχή στη λεπτομέρεια και ακρίβεια. Επιπλέον, πρέπει να τηρείτε τους κανόνες απορρήτου και δεοντολογίας στην αντιμετώπιση των πληροφοριών του ασθενούς.
Συνταγογράφηση φαρμάκων και εργαστηριακών/ απεικονιστικών εξετάσεων

Η συνταγογράφηση φαρμάκων και εργαστηριακών/απεικονιστικών εξετάσεων είναι μια σημαντική ιατρική πρακτική που προβλέπει τον τρόπο με τον οποίο οι γιατροί και άλλοι επαγγελματίες υγείας προτείνουν και διαχειρίζονται τη θεραπεία και τη διάγνωση ασθενών. Εδώ είναι μερικές βασικές πληροφορίες σχετικά με αυτές τις διαδικασίες:
- Συνταγογράφηση φαρμάκων:
- Ο γιατρός, με βάση τη διάγνωση και την κλινική κατάσταση του ασθενούς, αποφασίζει ποια φάρμακα πρέπει να δοθούν.
- Στη συνέχεια, ο γιατρός γράφει μια συνταγή που περιλαμβάνει το όνομα του φαρμάκου, τη δοσολογία, τον τρόπο χορήγησης και τον αριθμό των δόσεων που πρέπει να ληφθούν.
- Ο ασθενής παίρνει τη συνταγή σε μια φαρμακεία, όπου του παρέχονται τα αντίστοιχα φάρμακα.
- Εργαστηριακές εξετάσεις:
- Ο γιατρός, βάσει των συμπτωμάτων του ασθενούς και της κλινικής αξιολόγησης, αποφασίζει ποιες εργαστηριακές εξετάσεις είναι απαραίτητες για τη διάγνωση ή την παρακολούθηση μιας κατάστασης.
- Οι εξετάσεις μπορεί να περιλαμβάνουν αιματολογικά τεστ, βιοχημικές αναλύσεις, ανοσολογικές εξετάσεις, μοριακές εξετάσεις, κλπ.
- Τα δείγματα (π.χ., αίμα, ούρα, ιστός) συλλέγονται από τον ασθενή και αποστέλλονται σε εργαστήριο για ανάλυση.
- Οι αποτελέσματα αποστέλλονται στον γιατρό, ο οποίος τα αξιολογεί και χρησιμοποιεί τις πληροφορίες για την κατάσταση του ασθενούς.
- Απεικονιστικές εξετάσεις:
- Οι απεικονιστικές εξετάσεις, όπως η αξονική τομογραφία (CT), η μαγνητική τομογραφία (MRI), η ραδιογραφία, η υπερήχος, κ.λπ., χρησιμοποιούνται για την οπτική αξιολόγηση των εσωτερικών δομών του σώματος.
- Ο γιατρός αποφασίζει ποια απεικονιστική εξέταση είναι απαραίτητη για τη διάγνωση ή την παρακολούθηση μιας κατάστασης.
- Ο ασθενής υποβάλλεται στην αντίστοιχη εξέταση στο εξεταστικό κέντρο και τα αποτελέσματα αξιολογούνται από τον γιατρό.
Είναι σημαντικό να ακολουθούνται αυτές οι ιατρικές διαδικασίες με προσοχή, καθώς βοηθούν στη διάγνωση και τη θεραπεία ασθενούς. Η συνταγογράφηση φαρμάκων και οι εργαστηριακές/απεικονιστικές εξετάσεις πρέπει να γίνονται από εξειδικευμένους γιατρούς, λαμβάνοντας υπόψη τις ανάγκες και την κλινική κατάσταση του ασθενούς.
Μέτρηση κορεσμού οξυγόνου
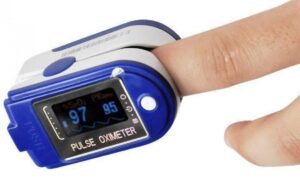
Η μέτρηση κορεσμού οξυγόνου αναφέρεται στον προσδιορισμό του επιπέδου του οξυγόνου στο αίμα, γνωστό και ως κορεσμός οξυγόνου ή κορεσμός O2. Αυτή η μέτρηση είναι σημαντική για την αξιολόγηση της αναπνευστικής λειτουργίας και την παρακολούθηση ασθενών που υποφέρουν από αναπνευστικές παθήσεις ή άλλες καταστάσεις που επηρεάζουν τη διανομή του οξυγόνου στο αίμα.
Ο κορεσμός οξυγόνου μετριέται συνήθως με τη χρήση ενός συσκευής που ονομάζεται παλμοξυμετρία (pulse oximeter). Αυτή η συσκευή συνδέεται συνήθως στον δάχτυλο του ασθενούς και χρησιμοποιεί φωτόμετρηση για να μετρήσει το ποσοστό κορεσμού οξυγόνου στο αίμα. Το αποτέλεσμα εκφράζεται ως ποσοστό οξυγόνου στο αίμα (π.χ., 95%), και η συσκευή επίσης παρέχει πληροφορίες σχετικά με τον καρδιακό παλμό του ασθενού.
Ο κορεσμός οξυγόνου στο αίμα κορυφώνεται κανονικά στο 100%, αλλά υγιείς ενήλικες συνήθως έχουν τιμές που κυμαίνονται από 95% έως 100%. Τιμές κάτω από 90% μπορεί να υποδεικνύουν προβλήματα στην αναπνευστική λειτουργία και να απαιτούν ιατρική αξιολόγηση.
Η μέτρηση κορεσμού οξυγόνου με τη χρήση παλμοξυμετρίας είναι μια μη επεμβατική και ασφαλής διαδικασία που μπορεί να πραγματοποιηθεί ακόμη και στο σπίτι, και προσφέρει σημαντικές πληροφορίες σχετικά με την αναπνευστική κατάσταση του ασθενούς. Σε περιπτώσεις όπου ο κορεσμός οξυγόνου είναι πολύ χαμηλός, η ανάγκη για περαιτέρω αξιολόγηση και θεραπεία μπορεί να είναι επιβεβλημένη.
Μέτρηση αρτηριακής πίεσης
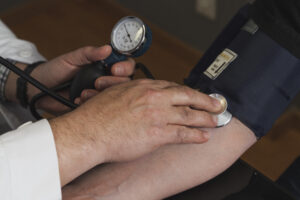
Η μέτρηση της αρτηριακής πίεσης από έναν γιατρό είναι μια σημαντική ιατρική διαδικασία που βοηθά στον έλεγχο της υγείας του ασθενούς και την αξιολόγηση του καρδιαγγειακού συστήματος. Η μέτρηση αυτή παρέχει πληροφορίες σχετικά με το πόση δύναμη ασκείται από το αίμα στοιχεία του καρδιαγγειακού συστήματος καθώς αυτό κυκλοφορεί μέσα στις αρτηρίες. Εδώ είναι πώς γίνεται η μέτρηση:
- Προετοιμασία: Πριν από τη μέτρηση της αρτηριακής πίεσης, ο ασθενής συνήθως καλείται να ηρεμήσει για μερικά λεπτά. Συνήθως, ο ασθενής καθίστε σε μια άνετη θέση με τον βραχίονά του υποστηριγμένο σε μια επιφάνεια.
- Τοποθέτηση μανσέτας: Ο γιατρός ή ο νοσηλευτής τοποθετεί μια μανσέτα (σφιγκτήρας) γύρω από τον βραχίονα του ασθενούς. Συνήθως, η μανσέτα τοποθετείται λίγο πάνω από το αγκώνα.
- Στήθος και ακοή: Ο γιατρός χρησιμοποιεί ένα στηθοσκόπιο (στηθοσκοπίο) για να ακούσει τους ήχους της αρτηριακής πίεσης καθώς αφήνει αέρα από τη μανσέτα. Οι ήχοι αυτοί περιλαμβάνουν τον ήχο της αιματικής ροής καθώς αρχίζει να περνά από την σφιγκτήρα μέχρι να ανοίξει πλήρως.
- Μέτρηση: Ο γιατρός ή ο νοσηλευτής ανεβάζει αργά την πίεση στη μανσέτα με έναν αντλητή, προκειμένου να σταματήσει η αιματική ροή. Στη συνέχεια, αρχίζει να ελαττώνει την πίεση στη μανσέτα και παρακολουθεί τους ήχους της αιματικής ροής. Ο γιατρός καταγράφει τις τιμές της αρτηριακής πίεσης, τις οποίες μπορεί να δείτε σε μονάδες όπως χιλιοστόμετρα υδράργυρου (mm Hg).
- Αποτέλεσμα: Οι δύο τιμές που καταγράφονται είναι η "συστολική πίεση" (η υψηλότερη τιμή) και η "διαστολική πίεση" (η χαμηλότερη τιμή). Για παράδειγμα, αν η μέτρηση είναι "120/80 mm Hg", τότε η συστολική πίεση είναι 120 mm Hg και η διαστολική πίεση είναι 80 mm Hg.
Οι μετρήσεις αυτές βοηθούν τον γιατρό να αξιολογήσει την υγεία του ασθενούς και, αν απαιτείται, να λάβει αποφάσεις σχετικά με τη θεραπεία ή τη διαχείριση. Η μέτρηση της αρτηριακής πίεσης είναι σημαντική για την πρόληψη και τη διαχείριση καρδιαγγειακών προβλημάτων.
Μέτρηση σακχάρου
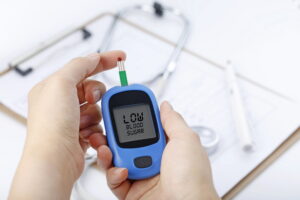
Η μέτρηση του σακχάρου (γλυκόζης) στο αίμα αναφέρεται συνήθως ως διαβητικός έλεγχος και είναι σημαντικό μέρος της παρακολούθησης και διαχείρισης του διαβήτη. Οι μετρήσεις αυτές παρέχουν πληροφορίες σχετικά με το πόση γλυκόζη υπάρχει στο αίμα την στιγμή της μέτρησης. Εδώ είναι πώς γίνεται η μέτρηση του σακχάρου:
- Μηχανή μέτρησης σακχάρου (γλυκόμετρο): Η μέτρηση γίνεται με τη χρήση ενός φορητού γλυκόμετρου. Αυτή η συσκευή χρησιμοποιεί ένα μικρό δείγμα αίματος που συλλέγεται από τον ασθενή.
- Προετοιμασία: Ο ασθενής καθαρίζει το δάκτυλό του (συνήθως τον δείκτη ή τον μέσο) με αλκοόλ και προσθέτει μια μικρή ποσότητα αίματος στο ταινία γλυκόζης που τοποθετείται στο γλυκόμετρο.
- Μέτρηση: Το γλυκόμετρο αναλύει το δείγμα αίματος για να προσδιορίσει τη συγκέντρωση της γλυκόζης. Το αποτέλεσμα εμφανίζεται στην οθόνη του γλυκόμετρου και εκφράζεται συνήθως σε μονάδες όπως mg/dL (στις Ηνωμένες Πολιτείες) ή mmol/L (στην Ευρώπη).
- Αξιολόγηση: Το αποτέλεσμα μπορεί να χρησιμοποιηθεί για την αξιολόγηση της συγκέντρωσης γλυκόζης στο αίμα. Οι τιμές του σακχάρου μπορούν να διακριθούν σε διάφορες κατηγορίες, όπως:
- Νηστική γλυκόζη: Μετράται μετά από τουλάχιστον 8 ώρες νηστείας και χρησιμεύει για τον έλεγχο του διαβήτη και την αξιολόγηση της φυσιολογικής γλυκόζης.
- Μεταπρανδιακή γλυκόζη: Μετράται περίπου 2 ώρες μετά από ένα γεύμα και χρησιμεύει για την αξιολόγηση της αντίδρασης του οργανισμού στο φαγητό.
- Τυχαία γλυκόζη: Μετράται κατά τη διάρκεια της ημέρας, χωρίς απαιτούμενη νηστεία.
Οι στόχοι των τιμών σακχάρου στο αίμα εξαρτώνται από τον τύπο του διαβήτη και την κλινική κατάσταση του ασθενούς. Ο γιατρός συνήθως καθορίζει τους στόχους των τιμών και τη συχνότητα των μετρήσεων σε καθέναν ανάλογα με τις ανάγκες του. Ο έλεγχος της γλυκόζης αίματος είναι κρίσιμος για τη διαχείριση του διαβήτη και την πρόληψη των επιπλοκών του.
Τεστ γρίπης A (H1N1)
Το τεστ γρίπης A (H1N1) είναι μια διαγνωστική διαδικασία που χρησιμοποιείται για τον εντοπισμό του ιού της γρίπης τύπου A, υποτύπου H1N1. Ο H1N1 είναι ένας υποτύπος της γρίπης που προκαλεί ασθένεια στους ανθρώπους και μπορεί να είναι επικίνδυνος, ιδίως αν δεν ανιχνευθεί και δεν διαχειριστεί σωστά. Τα τεστ γρίπης A (H1N1) χρησιμοποιούνται για να διαγνώσουν την παρουσία αυτού του ιού στον ασθενή.
Οι διάφοροι τύποι τεστ γρίπης H1N1 περιλαμβάνουν:
- Τεστ PCR (Πολυμεράση Αλυσίδας): Τα τεστ PCR είναι υψηλής ακρίβειας και ανιχνεύουν τον γενετικό υλικό του ιού. Αυτά τα τεστ συνήθως διεξάγονται σε εργαστήρια και απαιτούν προσεκτική επεξεργασία των δειγμάτων. Είναι αξιόπιστα, αλλά μπορεί να απαιτεί χρόνο για τα αποτελέσματα.
- Τεστ ανοσοχρωματογραφίας: Τα τεστ ανοσοχρωματογραφίας (rapid flu tests) είναι ταχύτερα και πιο φορητά. Χρησιμοποιούνται συνήθως σε κλινικές εξετάσεις και απαιτούν μόνο μια μικρή ποσότητα αίματος, σάλιου ή ρινικής διακριτικής. Ωστόσο, η ακρίβειά τους μπορεί να είναι λιγότερη από τα τεστ PCR.
Τα τεστ γρίπης A (H1N1) χρησιμοποιούνται κυρίως για τη διαγνώση ασθενών που εμφανίζουν συμπτώματα γρίπης, όπως υψηλό πυρετό, βήχα, επιπρόσθετα, μυαλγίες και κούραση. Οι διαγνωστικές διαδικασίες βοηθούν τους γιατρούς να κατανοήσουν καλύτερα την κατάσταση του ασθενούς και να επιλέξουν τη σωστή θεραπεία ή να λάβουν αποφάσεις σχετικά με την δημόσια υγεία. Είναι σημαντικό να ακολουθείτε τις συστάσεις του γιατρού όσον αφορά τη διαγνωστική διαδικασία και τη θεραπεία.
Τεστ Στρεπτοκόκκου (Streptest)
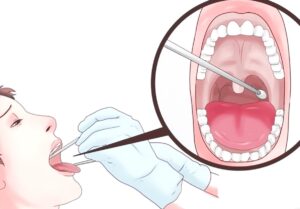
Το τεστ Στρεπτοκόκκου (ή Streptococcal Rapid Antigen Test) είναι μια διαγνωστική διαδικασία που χρησιμοποιείται για τον εντοπισμό της παρουσίας της βακτηρίου Streptococcus pyogenes στον λαιμό. Ο βακτήριος αυτός είναι υπεύθυνος για τη στρεπτοκοκκική φαρυγγίτιδα, μια μορφή βακτηριακής λοιμώξεως του λαιμού που είναι γνωστή και ως στρεπτοκοκκική αγκυλίτιδα.
Το τεστ Στρεπτοκόκκου είναι ένα γρήγορο τεστ που μπορεί να διεξαχθεί συνήθως σε μια κλινική ή σε μια γιατρική πρακτική και παρέχει αποτελέσματα σε λίγα λεπτά. Η διαδικασία συνήθως περιλαμβάνει τα εξής βήματα:
- Συλλογή δείγματος: Ένα βαμβακάκι εισέρχεται στον φάρυγγα του ασθενούς για τη συλλογή δείγματος από τον χώρο όπου βρίσκονται οι στρεπτοκόκκοι.
- Τεστ: Το δείγμα επεξεργάζεται στη συσκευή του τεστ, και αυτό εμφανίζει αποτελέσματα για την παρουσία ή απουσία του αντιγόνου του Στρεπτοκόκκου.
- Αποτελέσματα: Τα αποτελέσματα εμφανίζονται συνήθως σε λίγα λεπτά. Αν το τεστ είναι θετικό, αυτό υποδηλώνει την παρουσία του Στρεπτοκόκκου, και ο γιατρός μπορεί να συνταγογραφήσει αντιβιοτικά για τη θεραπεία της λοιμώξεως. Αν το τεστ είναι αρνητικό, η ασθένεια πιθανόν να έχει άλλη αιτία και η θεραπεία θα πρέπει να προσαρμοστεί αναλόγως.
Το τεστ Στρεπτοκόκκου είναι σημαντικό για τη διάγνωση και τη θεραπεία της στρεπτοκοκκικής φαρυγγίτιδας, καθώς η ανίχνευση και η αντιμετώπιση της λοίμωξης μπορεί να εμποδίσει τυχόν επιπλοκές και να βοηθήσει στην ανακούφιση των συμπτωμάτων. Είναι σημαντικό να ακολουθείτε τις συμβουλές του γιατρού σχετικά με την αξιολόγηση και τη θεραπεία των λοιμώξεων του λαιμού.
Test (stick) ούρων για ουρολοιμώξεις

Τα τεστ (stick) ούρων, γνωστά και ως ταινίες ούρων, είναι διαγνωστικά εργαλεία που χρησιμοποιούνται για την ανίχνευση της παρουσίας διαφόρων ουρολογικών παραμέτρων και συνθηκών στο ούρο. Ένα από τα συνήθη τεστ που εκτελούνται με ταινίες ούρων είναι το τεστ για την ανίχνευση των ουρολοιμώξεων, που είναι μια κοινή ουρολογική λοίμωξη που επηρεάζει την ουροδόχο κύστη και τους ουρηθρούς.
Η διαδικασία εκτέλεσης του τεστ για τις ουρολοιμώξεις με τη χρήση της ταινίας ούρων συνήθως περιλαμβάνει τα εξής βήματα:
- Συλλογή δείγματος ούρων: Ο ασθενής συλλέγει ένα δείγμα ούρων σε ένα καθαρό και στεγνό δοχείο.
- Τοποθέτηση της ταινίας ούρων: Ο διαγνωστής τοποθετεί την ταινία ούρων στο δείγμα ούρων για μερικά δευτερόλεπτα. Κατά τη διάρκεια αυτής της διαδικασίας, η ταινία απορροφά το ούρο.
- Ανάγνωση των αποτελεσμάτων: Μετά από μερικά λεπτά, ο διαγνωστής διαβάζει τα αποτελέσματα. Η ταινία ούρων αλλάζει χρώμα ή εμφανίζει γραμμές ή σύμβολα, ανάλογα με τις παραμέτρους που ανιχνεύει, όπως νιτρίτες ή λευκά αιμοκύτταρα.
Αν ο τεστ δείξει την παρουσία νιτριτών ή άλλων συμπτωματικών παραμέτρων, μπορεί να υποδηλώνει ύπαρξη ουρολοιμώξης, και ο ασθενής πρέπει να συμβουλευτεί τον γιατρό του για περαιτέρω αξιολόγηση και θεραπεία. Τα τεστ ουρών μπορούν να παρέχουν γρήγορες και προσωρινές πληροφορίες, αλλά είναι σημαντικό να επιβεβαιώνονται με περαιτέρω εξετάσεις από επαγγελματίες της υγείας, ειδικά όταν απαιτείται θεραπεία.
Έλεγχος Σαχαρόδη διαβήτη Δύο

Ο έλεγχος για τον σακχαρώδη διαβήτη τύπου 2 (συχνά αναφέρεται ως διαβήτης 2) είναι σημαντικός για τη διάγνωση, τη διαχείριση και την παρακολούθηση αυτής της μορφής του διαβήτη. Ο διαβήτης τύπου 2 συνδέεται συνήθως με την ανοσολογική αντίδραση του οργανισμού στην ινσουλίνη και την αντίσταση των κυττάρων στην ινσουλίνη.
Ο έλεγχος του διαβήτη τύπου 2 συνήθως περιλαμβάνει τα εξής:
- Μέτρηση της Γλυκόζης στο Αίμα (Γλυκαιμικός Έλεγχος): Ο κύριος τρόπος για τη διάγνωση και την παρακολούθηση του διαβήτη τύπου 2 είναι η μέτρηση της γλυκόζης στο αίμα. Ο έλεγχος μπορεί να γίνει χρησιμοποιώντας γλυκόμετρο στο σπίτι ή με αναλυτικό αίματος στο εργαστήριο. Οι μετρήσεις γίνονται συνήθως νηστικές και μετά το φαγητό.
- Ελέγχος Α1C (Ανθρώπινη Α1C): Το τεστ A1C μετρά τη μέση συγκέντρωση γλυκόζης στο αίμα κατά τον τελευταίο περίπου τρίμηνο. Αυτή η διαδικασία προσφέρει μια εικόνα του πώς ήταν ο έλεγχος του γλυκαιμικού επιπέδου κατά τη διάρκεια αυτού του χρονικού διαστήματος.
- Εκτίμηση της Διατροφής και της Δραστηριότητας: Ο γιατρός θα εξετάσει τη διατροφή και τον τρόπο ζωής του ασθενούς και θα δώσει συμβουλές για τη διατροφή και τη φυσική δραστηριότητα.
- Έλεγχος Αντιδράσεων στην Ινσουλίνη: Σε ορισμένες περιπτώσεις, μπορεί να εκτελεστεί έλεγχος για να αξιολογήσει την αντίδραση των κυττάρων στην ινσουλίνη.
Οι ασθενείς με διαβήτη τύπου 2 πρέπει να τηρούν τις συμβουλές του γιατρού σχετικά με τη διαχείριση της ασθένειας, συμπεριλαμβανομένης της φαρμακευτικής θεραπείας, της διατροφής και της φυσικής δραστηριότητας. Είναι σημαντικό να εκτελούνται τακτικά έλεγχοι για τη διατήρηση της καλής ρύθμισης του γλυκαιμικού επιπέδου και την πρόληψη των επιπλοκών του διαβήτη.
Έλεγχος και ρύθμιση ΑΠ, τοποθέτηση Holter πιέσεως
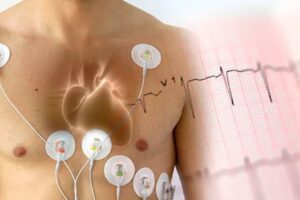
Ο έλεγχος και η ρύθμιση ΑΠ (Απινιδωτής Προστασίας) και η τοποθέτηση ενός εγγραφέα Holter αφορούν διαδικασίες που χρησιμοποιούνται στον τομέα της ιατρικής για την παρακολούθηση της καρδιακής υγείας ενός ατόμου.
- Έλεγχος και ρύθμιση ΑΠ (Απινιδωτής Προστασίας): Ο Απινιδωτής Προστασίας είναι μια συσκευή που χρησιμοποιείται για την παροχή αυτόματης απινίδωσης σε άτομα που υποφέρουν από καρδιακή ανακοπή ή άλλες σοβαρές καρδιακές ανωμαλίες. Ο έλεγχος και η ρύθμιση του ΑΠ πραγματοποιούνται από ειδικό για την διασφάλιση ότι η συσκευή λειτουργεί σωστά και είναι έτοιμη να παράσχει απινίδωση σε περίπτωση ανάγκης. Οι εκπαιδευμένοι επαγγελματίες υγείας είναι υπεύθυνοι για τον έλεγχο και τη ρύθμιση του ΑΠ.
- Τοποθέτηση Holter: Το Holter είναι ένας φορητός ηλεκτροκαρδιογράφος που χρησιμοποιείται για τη συγγραφή συνεχούς ηλεκτροκαρδιογραφικής εγγραφής (ΕΚΓ) του καρδιακού ρυθμού ενός ατόμου για παρατεταμένα χρονικά διαστήματα (συνήθως 24 ώρες ή περισσότερο). Ο Holter τοποθετείται συνήθως με τη χρήση ελαστικών ηλεκτρόδων πάνω στο δέρμα του ασθενούς, και ο ασθενής φοράει τη συσκευή κατά τη διάρκεια της ημέρας του. Ο Holter καταγράφει την ηλεκτροκαρδιογραφία του ατόμου καθ' όλη τη διάρκεια του χρόνου, προσφέροντας πολύτιμες πληροφορίες σχετικά με τυχόν ανωμαλίες στον καρδιακό ρυθμό ή στην καρδιακή λειτουργία.
Και οι δύο διαδικασίες αυτές πρέπει να διεξάγονται από ειδικευμένο ιατρικό προσωπικό προκειμένου να διασφαλιστεί η ασφάλεια και η ακρίβεια των αποτελεσμάτων.
Αντιμετώπιση όλων των λοιμώξεων

Η αντιμετώπιση των λοιμώξεων είναι σημαντική για την αποτροπή των επιπλοκών και την ανάκτηση της υγείας. Η θεραπεία μιας λοίμωξης εξαρτάται από τον τύπο της λοίμωξης, την πηγή της, και τη σοβαρότητα των συμπτωμάτων. Εδώ είναι κάποιες κοινές συμβουλές για την αντιμετώπιση των λοιμώξεων:
- Επισκεφθείτε τον γιατρό: Εάν υποψιάζεστε ότι έχετε λοίμωξη ή αν έχετε σοβαρά συμπτώματα, όπως υψηλό πυρετό, αλλοίωση της συνείδησης, δύσπνοια ή άλλα σοβαρά συμπτώματα, είναι σημαντικό να επισκεφθείτε άμεσα τον γιατρό. Ο γιατρός θα κάνει αξιολόγηση και θα καθορίσει την κατάλληλη θεραπεία.
- Λήψη αντιβιοτικών: Οι λοιμώξεις που προκαλούνται από βακτήρια συνήθως αντιμετωπίζονται με αντιβιοτικά. Είναι σημαντικό να λαμβάνετε τα αντιβιοτικά όπως σας ορίζει ο γιατρός, και να τελειώνετε τον πλήρη κύκλο της θεραπείας ακόμα και αν αισθάνεστε καλύτερα πριν από την ολοκλήρωση της.
- Υγιεινή και αποστείρωση: Είναι σημαντικό να διατηρείτε καλή υγιεινή και να πλένετε τα χέρια σας συχνά με σαπούνι και ζεστό νερό. Η αποστείρωση των τραυμάτων ή των περιοχών που επηρεάζονται από τη λοίμωξη μπορεί να βοηθήσει στην πρόληψη της εξάπλωσης της.
- Υγιεινή διατροφή: Η υγιεινή διατροφή με πλούσια σε φρούτα και λαχανικά, πρωτεΐνες και αρκετό νερό μπορεί να ενισχύσει το ανοσοποιητικό σας σύστημα και να βοηθήσει στην αντιμετώπιση των λοιμώξεων.
- Άνεση και ανακούφιση: Οι λοιμώξεις συνήθως συνοδεύονται από συμπτώματα όπως πυρετό, πονόλαιμο, βήχα κ.λπ. Ανακουφίστε τα συμπτώματα με αντιπυρετικά, αναλγητικά, αναρρυθμιστικά, αναλκοολούχα ροφήματα και ανάπαυση.
Σημειώστε ότι η αντιμετώπιση των λοιμώξεων μπορεί να ποικίλει ανάλογα με τον τύπο και τη σοβαρότητά τους. Σε ορισμένες περιπτώσεις, όπως σε σοβαρές βακτηριακές λοιμώξεις, μπορεί να απαιτείται νοσοκομειακή παρακολούθηση και θεραπεία. Είναι σημαντικό να ακολουθείτε τις οδηγίες του γιατρού και να ενημερώνετε τον επαγγελματία υγείας για την πορεία της λοίμωξης καθ' όλη τη διάρκεια της θεραπείας.
Έλεγχος και ρύθμιση υπερλιπιδαιμίας
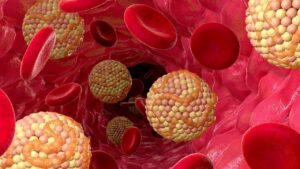
Η υπερλιπιδαιμία είναι μια κατάσταση κατά την οποία τα λιπίδια, όπως η χοληστερόλη και οι τριγλυκερίδια, βρίσκονται σε υψηλά επίπεδα στο αίμα. Η υπερλιπιδαιμία αυξάνει τον κίνδυνο για καρδιαγγειακές παθήσεις, όπως καρδιακή νόσο και εγκεφαλικά επεισόδια. Η έλεγχος και η ρύθμιση της υπερλιπιδαιμίας είναι σημαντικά για την πρόληψη των εν λόγω παθήσεων. Εδώ είναι κάποια βήματα για τον έλεγχο και τη ρύθμιση της υπερλιπιδαιμίας:
- Εξέταση του αίματος: Ο πρώτος βήματα για τον έλεγχο της υπερλιπιδαιμίας είναι να υποβληθείτε σε εξέταση του αίματος. Οι συγκεκριμένες εξετάσεις περιλαμβάνουν τη μέτρηση των επιπέδων χοληστερόλης και τριγλυκεριδίων.
- Εκτίμηση του κινδύνου: Επιπλέον της αξιολόγησης των επιπέδων λιπιδίων, ο γιατρός θα εκτιμήσει τον συνολικό καρδιαγγειακό κίνδυνο. Αυτό περιλαμβάνει την αξιολόγηση άλλων παραγόντων κινδύνου, όπως της ηλικίας, της οικογενειακής ιστορίας καρδιαγγειακών παθήσεων, της καπνίσματος, της υπέρτασης, της διαβήτη και άλλων παραγόντων.
- Αλλαγές στον τρόπο ζωής: Οι αλλαγές στον τρόπο ζωής είναι σημαντικές για τη ρύθμιση της υπερλιπιδαιμίας. Συμπεριλαμβάνουν την υγιεινή διατροφή, την αύξηση της φυσικής δραστηριότητας και τη μείωση του αλκοόλ και του καπνίσματος.
- Φαρμακευτική θεραπεία: Σε ορισμένες περιπτώσεις, η φαρμακευτική θεραπεία μπορεί να απαιτηθεί για την ρύθμιση της υπερλιπιδαιμίας. Ο γιατρός μπορεί να σας συνταγογραφήσει φάρμακα όπως στατίνες, φιβροξάντες, νικοτινικό οξύ κ.λπ.
- Παρακολούθηση: Είναι σημαντικό να παρακολουθείτε τακτικά τα επίπεδα των λιπιδίων στο αίμα σας με τη βοήθεια του γιατρού σας. Οι αλλαγές στη θεραπεία και στον τρόπο ζωής μπορεί να απαιτηθούν ανάλογα με την πρόοδο και τις ανάγκες σας.
Η ρύθμιση της υπερλιπιδαιμίας είναι σημαντική για τη μείωση του καρδιαγγειακού κινδύνου. Συνεργαστείτε με τον γιατρό σας για να αναπτύξετε ένα σχέδιο θεραπείας που να είναι κατάλληλο για τις ανάγκες σας και να το τηρείτε πιστά.
Παραπεμπτικά για διγνωστικές εξετάσεις

Οι διαγνωστικές εξετάσεις είναι σημαντικές για τον εντοπισμό και τη διάγνωση ασθενειών και καταστάσεων της υγείας. Ο γιατρός σας ή ο ειδικός υγείας σας μπορεί να σας συστήσει συγκεκριμένες εξετάσεις ανάλογα με τα συμπτώματα, την ιατρική ιστορία και την κλινική εξέταση. Παρακάτω παραθέτω ορισμένα κοινά παραπεμπτικά για διάφορες διαγνωστικές εξετάσεις, ανάλογα με τα συμπτώματα και τις ανησυχίες σας:
-
Γενικός ιατρός: Εάν έχετε γενικά συμπτώματα όπως πυρετό, αδυναμία, πόνο, κούραση, ή αν έχετε ανησυχίες για την υγεία σας, μπορείτε να ξεκινήσετε με τον γενικό ιατρό, ο οποίος μπορεί να κατευθύνει προς περαιτέρω εξετάσεις.
-
Αίμα: Για πολλές καταστάσεις, όπως αναιμία, ασθένειες του αίματος, και άλλες παθολογίες, η ανάλυση του αίματος (CBC) είναι απαραίτητη.
-
Ρώγα: Για προβλήματα στην ρώγα, όπως καούρα, υπερτροφική ή υποτροφική ρώγα, μπορεί να χρειαστεί να εκτελέσετε ενδοσκοπική εξέταση του γαστρεντερικού συστήματος (γαστροσκόπηση).
-
Καρδιολογικές εξετάσεις: Για προβλήματα καρδιάς, όπως αϋπνία, πόνο στο στήθος, ανάγκη για αξιολόγηση της καρδιακής λειτουργίας, μπορεί να σας συσταθούν εξετάσεις όπως η αντιρρυθμική ηλεκτροκαρδιογραφία (ΕΚΓ) ή η εξέταση με καρδιαγγειογράφημα (καθορισμένη από το γιατρό).
-
Δερματολογικές εξετάσεις: Εάν έχετε δερματικά προβλήματα, όπως εξανθήματα, σημάδια, ή δερματικές ανωμαλίες, μπορεί να χρειαστεί εξέταση από δερματολόγο.
-
Ουρολογικές εξετάσεις: Για προβλήματα στους ουροδόχους οδούς και την ουροδόχο κύστη, όπως αίμα στα ούρα, δυσκολία να κρατάτε το ούρο, ή πόνο στη μέση, μπορεί να χρειαστεί να εξεταστείτε από ουρολόγο.
-
Εξετάσεις των ανώτερων αναπνευστικών οδών: Για προβλήματα όπως πρόστριβα, βήχας, άσθμα, ή άλλες πνευμονι
Λοιμοξιολογική εκτίμηση

Η λοιμοξιολογική εκτίμηση είναι η διαδικασία κατά την οποία αξιολογούνται και διαγιγνώσκονται λοιμώξεις ή μολύνσεις σε άτομα. Αυτή η εκτίμηση περιλαμβάνει τη συγκέντρωση δεδομένων και πληροφοριών για να καταλάβετε την πηγή, τον τύπο, την έκταση και τη σοβαρότητα της λοίμωξης. Είναι σημαντική για τη διάγνωση και την αντιμετώπιση των λοιμώξεων και την πρόληψη της εξάπλωσής τους.
Οι βασικές συνιστώμενες διαδικασίες και στάδια μιας λοιμοξιολογικής εκτίμησης περιλαμβάνουν:
- Κλινική αξιολόγηση: Ο γιατρός ή ο λοιμωξιολόγος ξεκινά με την αξιολόγηση του ατόμου που παρουσιάζει συγκεκριμένα συμπτώματα. Αυτό περιλαμβάνει τη λήψη ιστορικού ασθενείας, καθώς και την ανάλυση των συμπτωμάτων, της θερμοκρασίας του σώματος και άλλων στοιχείων.
- Εργαστηριακές εξετάσεις: Συχνά, οι λοιμοξιολογικές εξετάσεις περιλαμβάνουν εργαστηριακές δοκιμές για τη διάγνωση των λοιμώξεων. Αυτές περιλαμβάνουν τον έλεγχο του αίματος, των ούρων, των σωματικών υγρών και άλλων δειγμάτων για την ανίχνευση των μικροβίων, των αντισωμάτων, και των αντιβιοτικών ευαισθησιών.
- Εικονολογικές εξετάσεις: Σε ορισμένες περιπτώσεις, οι εικονολογικές εξετάσεις όπως οι ακτινογραφίες, οι υπέρηχοι, οι τομογραφίες και οι μαγνητικές τομογραφίες μπορεί να χρησιμοποιηθούν για να εξεταστούν εσωτερικά όργανα και να διαπιστωθεί η εκτεταμένη ζημία.
- Ανάλυση των αντιβιοτικών ευαισθησιών: Όταν οι λοιμώξεις προκαλούνται από βακτήρια, η ανάλυση των ευαισθησιών στα αντιβιοτικά βοηθά στην επιλογή της κατάλληλης θεραπείας.
- Αντιμετώπιση και θεραπεία: Μόλις γίνει η διάγνωση, ο γιατρός ή ο λοιμωξιολόγος θα προσαρμόσει τη θεραπεία ανάλογα με τον τύπο και τη σοβαρότητα της λοίμωξης. Αυτό μπορεί να περιλαμβάνει τη διαχορήγηση αντιβιοτικών, αντιικών, αντιιικών, ή άλλων φαρμάκων.
- Πρόληψη και εκδηλώσεις ελέγχου: Ανάλογα με τον τύπο της λοίμωξης, μπορεί να προταθεί εμβολιασμός, επανελέγχους ή άλλες μέτρα πρόληψης.
Η λοιμοξιολογική εκτίμηση είναι σημαντική για τη διάγνωση και την αντιμετώπιση των λοιμώξεων, καθώς και για την πρόληψη της εξάπλωσής τους. Συνεργαστείτε με τον γιατρό σας για να λάβετε την απαραίτητη φροντίδα και θεραπεία.
